CONFIRA ESTE E OUTROS ARTIGOS NO LIVRO ATIVOS DERMATOLÓGICOS
Por: Andréia Bartachini Gomes
A cosmetologia, ciência que estuda cosméticos desde seus componentes até as suas aplicações no produto final, vem assumindo um importante papel no mundo atual, na medida em que ocorre sofisticação das técnicas e formulações, além de melhorias das matérias-primas, resultando em produtos cada vez mais complexos. Parte desse avanço deve-se a um aumento progressivo da utilização de cosméticos pela população, somado à mudança do seu estilo de vida.
Segundo as Resoluções 79/2000 e 335/1999 da ANVISA, os cosméticos são distribuídos em quatro categorias (produtos para higiene, cosméticos, perfumes e produtos para bebês) e dois grupos de risco. De forma geral, esses produtos apresentam risco mínimo (grau 1) ou risco potencial (grau 2), ou seja, são produtos com baixo risco quando utilizados corretamente.
Dentre as reações indesejadas, relatadas na literatura, as dermatites alérgicas aos cosméticos apresentam importante papel por apresentarem destacada importância médica. As reações alérgicas podem ser produzidas por exposição continuada de um indivíduo a uma determinada substância presente no produto, podendo ocorrer também quando houver conjugação entre algum componente da formulação com proteínas da pele. Essas reações podem aparecer em sítios distintos e/ou no próprio local de aplicação, podendo se manifestar por eritema, edema e secreção com formação de crostas.
As dermatites apresentadas pelos pacientes podem advir de substâncias que provocam irritação, presentes na formulação, ou podem ser desencadeadas pela própria resposta imunológica do paciente. Portanto, para melhor discutir os mecanismos e substâncias envolvidos, é necessária uma visão geral da cinética do sistema imunológico, suas propriedades e seus componentes.
Quando o ser humano entra em contato com substâncias estranhas, geralmente oriundas de agentes etiológicos, tais como: bactérias, vírus, fungos e parasitas, uma sucessão de eventos é desencadeada a fim de eliminá-los. Os mecanismos envolvidos nessa defesa são denominados resposta imunológica.
Didaticamente, a resposta imunológica é dividida em inata e adaptativa, de acordo com suas características e mecanismos envolvidos.
Resposta Imunológica Inata
-
- Resposta Imunológica Inata
A resposta imunológica inata envolve diferentes tipos celulares como: macrófagos, neutrófilos, células dendríticas, células de Langerhans, eosinófilos, basófilos, mastócitos e células natural killer. Há também o sistema complemento, composto de proteínas séricas na forma de zimogênio, produzidas pelo fígado e ativadas na presença de agentes agressores.
Adicionalmente, esse sistema contém as denominadas barreiras naturais, que abrangem barreiras mecânicas (pele, reflexos fisiológicos e movimento ciliar), químicas (pH, muco, lisozima e secreção sebácea) e microbiológicas (microbiota e produtos do metabolismo bacteriano).
Os mecanismos envolvidos nessa resposta abrangem componentes que já existiam antes do estabelecimento dos processos infecciosos e que rapidamente são ativados após os processos de agressão. Além disso, o sistema imunológico inato também é capaz de responder a diversas substâncias que não são originadas de agentes agressores, mas que não deveriam ser encontradas em tecidos saudáveis, como cristais intracelulares. Por esse motivo, a resposta imunológica inata correlaciona-se diretamente com o reconhecimento de produtos e/ou estruturas de células danificadas, desencadeando o processo de restauração tecidual.
Em contato direto com o meio ambiente encontram-se a pele e as mucosas dos tratos intestinal, geniturinário e respiratório. O tecido epitelial tem como característica a presença de células justapostas, formando uma barreira física contra a entrada de micro-organismos. Caso haja a perda da integridade do epitélio (cortes, queimaduras, etc), ocorre uma predisposição do indivíduo em adquirir infecções.
A queratina também apresenta papel protetor, já que sua presença bloqueia a penetração de micro-organismos em camadas mais profundas da pele. Além disso, as células epiteliais, quando devidamente estimuladas, são capazes de produzir peptídeos (defensinas e catelicidinas) com propriedades antimicrobianas.
Quando o agente agressor é capaz de ultrapassar as barreiras naturais, instalar-se no organismo e causar lesão, o organismo responde iniciando o processo inflamatório. Na inflamação ocorre uma série de alterações bioquímicas, vasculares e celulares, que acarretam a chegada dos leucócitos até o local onde se encontra o micro-organismo, para que ocorra o processo de fagocitose. A morte do agente agressor no interior dos fagócitos dá-se pela ação das enzimas lisossomais e/ou pela ação de radicais reativos gerados no processo de explosão respiratória.
Os principais fagócitos incitados inicialmente no processo inflamatório são os neutrófilos, seguidos posteriormente dos monócitos (denominados macrófagos no tecido). Sendo assim, um aumento de neutrófilos no sangue é correntemente associado ao processo inflamatório agudo.
Embora ambas as células sejam capazes de realizar a fagocitose, a fim de eliminar o agente agressor, somente os macrófagos podem sobreviver a esse processo. Essas células, se devidamente estimuladas, podem exercer o papel de células apresentadoras de antígenos, sendo responsáveis por apresentar antígenos para linfócitos T virgens, iniciando a ativação da resposta imunológica adaptativa.
-
- Resposta Imunológica Adaptativa
Conforme o exemplo citado anteriormente, a resposta imunológica inata em conjunto com a presença do antígeno podem fornecer sinais capazes de estimular a proliferação de células responsáveis pela resposta imunológica adaptativa, principalmente os linfócitos T e B específicos para o antígeno.
A resposta adaptativa, diferentemente da resposta imunológica inata, é considerada uma resposta altamente específica e possui a propriedade de aumentar a sobrevida das células do sistema imune após o estímulo antigênico, gerando a memória imunológica. Outra característica importante da resposta imunológica adaptativa é denominada autolimitação, que abrange a propriedade de grande atividade celular na presença do antígeno e diminuição da atividade na ausência do mesmo. As células da imunidade adaptativa (linfócitos T e B) geralmente são reativas a substâncias ou moléculas que não possuímos expostas em nossas células ou tecidos.
Os linfócitos T e B são os principais componentes da imunidade adaptativa, sendo gerados na medula óssea. A maturação fenotípica e funcional do Linfócito B é realizada na própria medula óssea, enquanto o linfócito T sofre esse processo no timo. Após a maturação, as células virgens serão capazes de reagir com os antígenos quando devidamente estimuladas. O primeiro estímulo antigênico ocorre nos órgãos linfoides secundários (principalmente baço, linfonodos, adenoides, placas de Peyer, tonsilas e agregados linfoides associados a mucosas), locais onde se encontram os linfócitos virgens após o processo de maturação.
A captura do antígeno e o seu transporte até os órgão linfoides secundários para posterior estímulo da resposta imunológica adaptativa ocorre através das células apresentadoras de antígenos (APC) . Dentre essas células, podemos citar: macrófagos, células dendríticas e células de Langerhans. Essas células são pertencentes à imunidade inata e são responsáveis por realizar a ligação entre as duas imunidades.
Os receptores de antígenos presentes na superfície das células T são específicos para reconhecer antígenos associados a moléculas de superfície das células do hospedeiro, não podendo ser diretamente estimulados por antígenos presentes nos agentes agressores. Dessa forma, o processo de estímulo de linfócitos T é estritamente controlado. As moléculas de superfície das APC com as quais os linfócitos T serão capazes de interagir são denominadas moléculas do complexo principal de histocompatibilidade (MHC). Existem dois tipos de moléculas de MHC, que se correlacionam com a via de processamento dos antígenos. Os antígenos provenientes de patógenos extracelulares fagocitados são associados ao MHC de classe II e posteriormente apresentados aos linfócitos TCD4+. Já os antígenos provenientes de patógenos intracelulares serão associados ao MHC de classe I e apresentados aos linfócitos TCD8+.
Após o estímulo antigênico, os linfócitos TCD4+ são denominados linfócitos T helper (Th), que podem ser do tipo Th1 ou Th2, de acordo com as condições ambientais e tipo de antígeno envolvido no momento de sua estimulação. Os linfócitos Th são capazes de estimular diversos mecanismos imunológicos através da liberação de mediadores químicos denominados citocinas. As citocinas englobam um grupo heterogêneo de proteínas produzidas em resposta a micro-organismos e outros antígenos, capazes de atuarem como mediadores e reguladores das respostas inata e adaptativa
De forma geral, linfócitos Th1 estão associados ao estímulo da resposta imunológica celular, principalmente através da secreção da citocina interferon gama (IFN-). O linfócito TCD8+ , quando devidamente estimulado pelos antígenos, diferencia-se em linfócito T citotóxico, sendo importantíssimo na defesa contra agentes patogênicos intracelulares.
Os linfócitos Th2 estão associados com o estímulo da resposta imunológica humoral. Esta resposta é efetiva contra agentes extracelulares e apresenta muitos mecanismos imunológicos dependentes da participação de anticorpos.
Por definição, anticorpos são proteínas circulantes produzidas pelo linfócito B estimulado pelo antígeno. Essas proteínas são específicas e capazes de se ligar aos antígenos com alta afinidade.
O termo imunoglobulina é utilizado corriqueiramente como sinônimo de anticorpo. As imunoglobulinas (Ig) são proteínas encontradas nas frações séricas beta-2 e gamablobulina. A estrutura básica de uma Ig é constituída de duas cadeias pesadas (H) idênticas, cada uma com cerca de 200 a 250 aminoácidos e duas cadeias leves(L) também idênticas, com cerca de 100 a 120 aminoácidos.
A porção amino-terminal de cada cadeia H e L formam o sítio combinatório do anticorpo (local de interação com o antígeno), sendo denominada Fab (antigen-binding). Já a porção carboxi-terminal das duas cadeias H formam a fração Fc (fração cristalizável) (Figura 1). Pequenas variações nas cadeias H determinam as classes de Ig (Tabela 1).
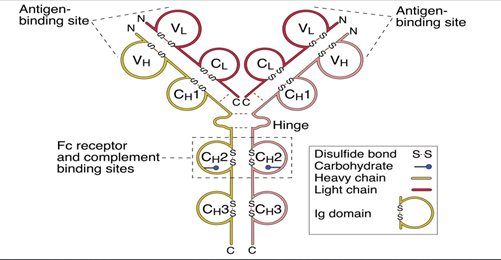
Figura 1: Representação gráfica de um monômero de imunoglobunina. (ABBAS, 2011).
Tabela 1. Representação das classes de imunoglobulinas e suas principais características
| Classe de Imunoglobulina | Características |
| IgG | – imunoglobulina de resposta secundária (associada à imunidade) – apresenta 4 subclasses (IgG1, IgG2, IgG3 e IgG4) – é capaz de ultrapassar a placenta durante a gestação (mãe para filho) -encontrada no soro |
| IgM | -primeira imunoglobulina formada quando ocorre o estímulo antigênico primário (associada à infecção aguda) -encontrada no soro -existência de IgM monomérica fixa à superfície de linfócitos B (funcionam como receptores de antígenos) |
| IgA | -encontrada no sangue -encontrada na saliva e secreções, associada ao componente secretor -presente em altas concentrações no colostro e leite materno |
| IgE | -baixa concentração sérica -porção Fc com alta afinidade a receptores FcR de mastócitos e basófilos -envolvida em resposta alérgicas -envolvida na resposta imunológica contra helmintos |
| IgD | – fixa na superfície de linfócitos B (funcionam como receptores de antígenos) |
-
- Hipersensibilidade aos Cosméticos
Embora o intuito da resposta imunológica seja a defesa do organismo, garantindo a manutenção da homeostase corpórea, eventualmente essa resposta pode ser voltada contra antígenos ambientais ou componentes presentes em formulações farmacêuticas, desencadeando reações de hipersensibilidade.
As reações de hipersensibilidade são classificadas em quatro tipos (I, II, III e IV), de acordo com os mecanismos imunológicos envolvidos, no entanto somente as hipersensiblidades do tipo I e IV estão associadas a reações contra cosméticos. Quando os mecanismos se enquadram na hipersensibilidade do tipo I resultam em reações urticariformes, enquanto que quando se enquadram na hipersensibilidade do tipo IV resultam em reações eczematosas, sendo estas mais frequentemente associadas aos cosméticos
De forma geral, os cosméticos englobam formulações complexas, com diversos componentes, que não costumam causar reações de irritação. Porém, geralmente são produtos de uso contínuo, que eventualmente podem desencadear reações de hipersensibilidade em indivíduos geneticamente pré-dispostos.
Para que ocorra o desenvolvimento das reações de hipersensibilidade, a substância capaz de desencadeá-la deve induzir a resposta imunológica adaptativa, levando a ativação de forma adequada dos linfócitos TCD4+ a linfócitos T helper. Essas células são capazes de ativar diferentes mecanismos imunológicos através da liberação de citocinas. Dependendo do padrão de citocinas liberado, ocorrerá o desencadeamento da resposta imunológica humoral, na qual ocorre a produção de anticorpos pelo linfócito B ativado, ou da resposta imunológica celular, na qual ocorre a ativação de diversos tipos celulares, como os macrófagos e linfócitos T citotóxicos.
As dermatites de contato irritativas representam 80% dos casos de dermatites de contato, enquanto que as dermatites alérgicas totalizam 20%. Os principais aspectos imunológicos associados a estas serão discutidos a seguir.
-
- Hipersensibilidade do Tipo I
Por inicialmente utilizarem mediadores químicos já sintetizados, as reações de hipersensibilidade do tipo I manifestam-se rapidamente, sendo denominadas reações de hipersensibilidade imediata.
As substâncias capazes de desencadear esse tipo de reação são denominadas alérgenos. O organismo do indivíduo reconhece o alérgeno, que é fagocitado e apresentado para um linfócito TCD4+. Esse linfócito sofre diferenciação para o padrão Th2, tornando-se específico para o alérgeno.
O alérgeno também é capaz de estimular o linfócito B, ativando-o. Ocorre então uma série de interações entre os linfócitos B e T, de forma que o linfócito B ativado, denominado plasmócito, produz o anticorpo IgE, que se liga a receptores presentes na superfície dos mastócitos. Ambas as células apresentam granulações ricas em histamina.
A partir desse momento, o indivíduo apresentará crise alérgica quando em contato com o alérgeno. Após nova exposição ao alérgeno, este se liga aos anticorpos IgE, ativando os mastócitos (figura 2). O processo de ativação resulta em três efeitos biológicos a serem considerados: a exocitose de histamina (responsável pelos efeitos imediatos), a síntese e secreção de mediadores lipídicos (prostaglandina D2, leucotrienos e PAF) e a síntese e secreção de citocinas (IL-5 entre outras).
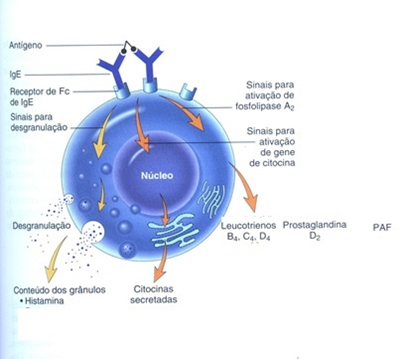
Figura 2: Processo de desencadeamento da hipersensibilidade do tipo I. Após a ligação do alérgeno a duas IgE ligadas na superfície dos mastócitos, diversos sinais de ativação são disparados, culminando na liberação de mediadores pré-formados (histamina), mediadores lipídicos (leucotrienos, prostaglandinas e PAF) e citocinas. (ROBBINS, 2010).
A histamina, quando liberada, liga-se aos receptores presentes nos tecidos, podendo resultar em diferentes sintomas clínicos dependendo do local de sua liberação. Por exemplo, sobre os vasos sanguíneos este mediador é capaz de provocar a vasodilatação, resultando em edema e eritema, presentes em processos alérgicos causados por cosméticos. Já na musculatura lisa dos brônquios e intestino, esse mediador provoca constrição, contribuindo para o broncoespasmo e aumento do peristaltismo, respectivamente. Nesse caso, há necessidade do envolvimento de alérgenos inalados ou ingeridos, não se aplicando ao objeto de discussão desse capítulo.
Os mediadores lipídicos sintetizados e liberados cerca de 2 horas após o contato com o alérgeno envolvem principalmente derivados do ácido araquidônico. As prostaglandinas D2 estimulam a vasodilatação e a broncoconstrição, e os leucotrienos C4, por sua vez, têm efeito broncoconstritor, sendo mediadores importantes em quadros asmáticos.
Essas células também são capazes de produzir o fator ativador de plaquetas (PAF), que tem efeito vasodilatador e broncoconstritor.
Segue-se, então, a liberação de diferentes citocinas que contribuem para o processo inflamatório anteriormente iniciado, tais como fator de necrose tumoral (TNF), interleucinas 1 e 5 (IL-1 e IL-5), entre outras.
As citocinas (principalmente IL-5) e fatores quimiotáticos (substâncias quimioatraentes para as células) liberados ao longo do desencadeamento da reação alérgica ativam e atraem os eosinófilos para o local onde se encontra o alérgeno, induzindo-os a liberar o conteúdo de seus grânulos, o que pode causar lesão do tecido.
-
- Hipersensibilidade do Tipo IV
É também denominada hipersensibilidade tardia. Dentro desse tipo de hipersensibilidade econtram-se as reações de dermatite de contato. Esse tipo de reação costuma ser desencadeada após a exposição tópica aos alérgenos. As dermatites de contato podem ser do tipo irritativa ou alérgica.
A dermatite de contato irritativa resulta de efeito tóxico local, originado por algum componente químico da formulação com ação irritante, tratando-se de uma reação cutânea inflamatória localizada. Os indivíduos acometidos podem apresentar eritema, descamação, vesiculação e edema. Em exposições crônicas, podem ocorrer também hiperqueratose e fissuras.
Já a dermatite de contato alérgica, por sua vez, envolve o estímulo do sistema imunológico e o desencadeamento de resposta imunológica celular proeminente, o que leva a ser classificada como reação de hipersensibilidade do tipo IV (tardia). Os mecanismos envolvidos serão discutidos a seguir.
A maioria das substâncias capazes de desencadear este tipo de hipersensibilidade é classificada como haptenos, que têm como característica baixo peso molecular e pequena capacidade de estimular a resposta imunológica quando sozinhos. Quando essas substâncias entram em contato com a pele, pode haver conjugação entre as mesmas e as proteínas do organismo, aumentando consideravelmente sua capacidade em estimular o sistema imunológico.
O hapteno conjugado pode agora ser fagocitado pelas células dendríticas, sendo apresentado para os linfócitos TCD4+ virgens nos órgãos linfoides secundários. Após interações adequadas entre a célula APC e o linfócito T, ocorre diferenciação do linfócito para o padrão Th1, tornando essa célula específica para o hapteno conjugado.
Após a sensibilização, o contato com a substância desencadeadora da hipersensibilidade do tipo IV faz com que o linfócito Th1 secrete citocinas (principalmente interferon gama – IFN). As citocinas liberadas no local produzem um gradiente de sinalização, levando as células mononucleares a migrarem em direção à epiderme. O número de células infiltrantes na pele atinge um pico em aproximadamente 48-72h e esse processo resulta clinicamente em eczema.
De forma geral, ocorre uma erupção eczematosa bem definida no local de contato com a substância desencadeadora, valendo ressaltar que em caso de dermatite de contato alérgica contra sabonetes e xampus pode haver distribuição difusa e desigual.
As substâncias capazes de causar dermatite de contato alérgica compõem um grupo bastante heterogêneo, dentre as quais frequentemente são encontradas reações contra: o sulfato de níquel, sulfato de neomicina, bálsamo do peru (Myroxlon pereirae), mix de fragrâncias, timerosal, quartérnio 15, formaldeído, bacitracina e cloreto de cobalto. A tabela 2 correlaciona os principais cosméticos e alguns componentes presentes em suas formulações contra os quais já foram relatadas reações de hipersensibilidade.
Tabela 2. Correlação entre os componentes possivelmente sensibilizantes e os cosméticos nos quais podem ser encontrados com maior frequência.
| Cosmético | Componentes Possivelmente Sensibilizantes |
| Perfumes, Cremes, Loções e Água de Colônia | Bálsamo do Peru, toluol, parabenos, ácido benzoico, bicloreto de mercúrio |
| Cremes e Loções | Lanolina, resorcina, bitionol, Igarsan DP 300, corantes, fragrâncias |
| Desodorantes e Antiperspirantes | Triclosan, formaldeído, parabenos, biotinol, tribomossalicilanilida, tetraclorossalicilanilida, oxiquinoleína, hexametilenotetramina, sais de zinco, sais de zircônio, fragrâncias |
| Fotoprotetores e Bronzeadores | Ácido paraaminobenzóico (PABA), octidildimentil PABA (padimato O), benzocaína, hidroquinona, Igarsan DP300, Lanolina, sulisobenzona, xibenzona, amil dimetil PABA (padimato A), cinamatos, dibenzoilmetano, giceril PABA, salicitalos, isopropil-dibenzil metano, fragrâncias |
| Bases para Maquiagem | Igarsan DP 300, lanolina, ácido benzoico, ácido oleico, bálsamo de benjoim, cera de carnaúba, eritrosina, resinas naturais, corante vermelho brilhante, anilina, goma arábica, goma tragacanto, cloreto de cobalto, fragrâncias |
| Máscaras | Cera de abelha, cera de carnaúba, colofônio, lanolina, óleo de coco, óleo de palma, goma tragacanto, fragrâncias |
| Cremes depilatórios | Benzocaína, cera de abelha, colofônio, sulfitos, tiolicolato de cálcio |
| Batons | Cera de carnaúba, óleo de mamona, óleo de ricino, eosina, ácido ricinoleico, ácido benzoico, ltol, rubino, bca (pigmento vermelho), cera microcristalina, oxibenzona, propril galato, produtos alifáticos c, butilidroxitolueno, octilgalato, lanolina, cera de abelha, óleo de castor, cutilidroxianisol, butilidroquinona terciária, corantes, conservantes |
| Sombras | Níquel e cobalto (mesmo abaixo de 5 partes por milhão para indivíduos pré-dispostos) |
| Tinturas para Cabelo | Parafinilenodiamina, azul de metileno, corantes azoicos, corantes sintéticos de coaltar, nigrosina, folhas de henna, camomila, cloreto de cobalto |
| Creme de Barbear | Óleo de menta, coco ou linhaça; salicilato de sódio |
| Esmalte de unhas | Nitrocelulose, cânfora, eosina, eritrosina, fluoresceína, dibutilftalato, resina (tolueno-sulfonamida-formaldeído) |
| Próteses Ungueais | Isobutil, etil e tetraidrofurfril metacrilato (quando líquido) |
| Xampus | Cocamidopropil betaina, cânfora, óleo de coco, diclorofeno, bitionol, cânfora, resinas acrílicas, óleo de castor, parabenos mix, kathon cg, fragrâncias |
| Tônicos e Condicionadores capilares | Resorcina, diclorofeno, captan, alcatrão de pinho, cloroxilenol, corantes, formaldeído, lanolina, bitionol, cânfora, resinas acrílicas, óleo de castor, parabenos mix, Kathon CG, fragrâncias |
-
- Como Proceder em Caso de Reações Alérgicas
O indivíduo que apresentar reações de hipersensibilidade aos cosméticos, seja do tipo I ou IV, deve passar pelo atendimento médico para uma avaliação clínica adequada e pesquisar quais substâncias podem estar envolvidas no desencadeamento das reações, além de receber tratamento farmacológico se necessário.
A partir da correta identificação dos componentes dos cosméticos desencadeantes das alergias, o paciente deve ser adequadamente orientado em relação ao nome químico da substância, sinônimos e produtos onde ocorre sua presença e principais formas de evitar a exposição.
Outra orientação importante é alertar o paciente para leitura de rótulos de novos produtos, a fim de verificar a possível presença das substâncias contra as quais o paciente é alérgico.
Artigo extraído do livro Ativos Dermatológicos – 9 Volumes
Para adquirir com os autores, acesse aqui… http://loja.ativosdermatologicos.com.br/
